O melanoma é um tema que sempre me chama atenção pela intensidade dos seus impactos e pela urgência do diagnóstico precoce. Precisamos falar sobre riscos, sinais, escolhas e caminhos que podem salvar vidas. Vamos abordar desde a prevenção até o acompanhamento pós-tratamento, trazendo dados atuais, orientações práticas e explicando os procedimentos cirúrgicos.
O que é melanoma e como ele se origina?
Este subtipo de câncer de pele é originado nos melanócitos, que são células responsáveis pela coloração natural da pele, olhos e pelos. Em condições normais, esses melanócitos estão distribuídos na camada basal da epiderme. No entanto, algumas alterações genéticas, muitas vezes impulsionadas por fatores ambientais e predisposição, fazem essas células crescerem de forma desordenada, formando lesões pigmentadas que podem invadir tecidos adjacentes e dar início a metástases.
Entre os tumores cutâneos, é aquele que mais preocupa devido ao seu potencial de agressividade e capacidade de se espalhar rapidamente, principalmente quando comparado a outras formas, como o carcinoma basocelular e o carcinoma espinocelular.
Melanoma é um câncer de pele agressivo, originado nos melanócitos, com grande capacidade de invasão e metástase precoce se não reconhecido e tratado a tempo.
Principais fatores de risco e perfil epidemiológico
Estima-se, de acordo com dados do Ministério da Saúde, que, em 2020, o Brasil registrou 8.450 novos casos desse tipo de câncer (4.200 em homens e 4.250 em mulheres), além de 1.978 mortes no ano anterior. Os números refletem um desafio de saúde pública com necessidade urgente de conscientização. Os principais fatores de risco são:
- Pele clara, cabelos loiros ou ruivos e olhos claros
- Histórico de exposição solar intensa e intermitente, especialmente com episódios de queimaduras solares na infância e adolescência
- História pessoal ou familiar de melanoma ou outros tipos de câncer de pele
- Presença de múltiplos nevos (pintas) atípicas ou aparência diferente das outras lesões
- Uso de câmaras de bronzeamento artificial
- Imunossuprimidos, como receptores de transplante e pessoas vivendo com HIV
- Idade mais avançada, embora pessoas jovens também possam desenvolver tumores cutâneos
Como prevenir o melanoma?
A prevenção é uma combinação de mudança de hábitos, proteção e vigilância constante com autoexame e consultas regulares. Reforço sempre para os pacientes:
- Evitar exposição solar exagerada, principalmente entre 10h e 16h
- Utilizar protetor solar diariamente, reaplicando em caso de suor ou mergulho
- Optar por roupas, chapéus e óculos escuros de proteção UV
- Observar toda a pele, inclusive áreas menos expostas como couro cabeludo, plantas dos pés, unhas e regiões íntimas
Outra atitude que considero essencial é abandonar câmaras de bronzeamento artificial, já que há evidências claras da associação com risco aumentado. E para crianças, a proteção deve ser ainda mais rígida, pois os danos acumulados aumentam as chances de lesões malignas na vida adulta.
Prevenção é proteção. Proteger-se do sol é proteger a própria vida.
Principais sinais de alerta para suspeitar de melanoma
Muitas vezes encontro pacientes inseguros sobre quando procurar avaliação médica para pintas ou manchas. Minha dica principal é observar alterações recentes, principalmente em pintas antigas ou surgimento de novas lesões pigmentadas. O método mais simples, e que ensino frequentemente, é o ABCDE:
- A de Assimetria: metade da pinta não se parece com a outra metade
- B de Bordas: irregulares, recortadas ou mal definidas
- C de Cor: mais de uma cor ou tons variados (preto, marrom, azul, vermelho, branco)
- D de Diâmetro: maior que 6 mm, embora lesões menores também possam ser malignas
- E de Evolução: qualquer modificação recente em tamanho, formato, cor ou sintomas como sangramento, coceira ou dor
Qualquer nova mancha pigmentada ou mudança rápida em uma pinta já existente deve ser avaliada imediatamente por um especialista.
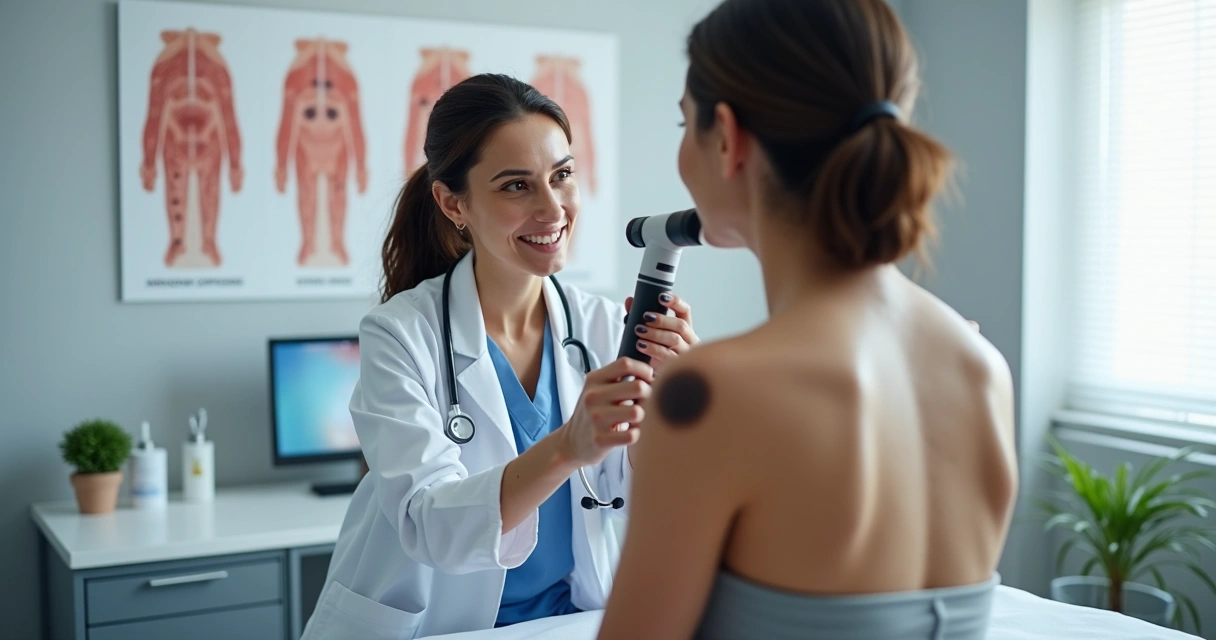
Diagnóstico: exames clínicos, dermatoscopia e biópsia
O exame clínico sempre é o primeiro passo. A inspeção minuciosa da pele, muitas vezes com uso de dermatoscópio (aparelho que amplia e ilumina a lesão), permite avaliar características que sugerem malignidade. Quando há dúvida, costumo indicar a biópsia, que nos dá a confirmação definitiva do tipo de células envolvidas.
- Exame clínico: análise visual e palpação das lesões suspeitas, além do exame de áreas linfonodais
- Dermatoscopia: permite identificar estruturas internas da lesão não visíveis a olho nu, aumentando a precisão diagnóstica
- Biópsia excisional ou incisional: retirada total ou parcial da lesão para exame histopatológico, fundamental para o diagnóstico e para avaliar parâmetros como espessura (índice de Breslow) e ulceração
Procuro sempre orientar o paciente sobre a importância de não tentar remover ou “mexer” na pinta em casa. Toda suspeita deve ser examinada por profissional capacitado. A confirmação pelo patologista é determinante para traçar o plano de tratamento adequado. Para entender mais sobre diagnóstico oncológico, recomendo o conteúdo disponível em diagnóstico do câncer.
Estadiamento: avaliando a extensão e definindo as condutas
Logo após a confirmação histológica, entro em outra fase essencial do atendimento: o estadiamento, o qual é baseado principalmente em três aspectos:
- Tamanho e espessura da lesão primária – medido pelo índice de Breslow
- Presença ou ausência de ulceração
- Comprometimento de linfonodos regionais
- Presença de metástase à distância
Para determinar esses fatores, utilizo uma combinação de exames:
- Exames de imagem: ultrassonografia, tomografia computadorizada, ressonância magnética e PET-CT para avaliar linfonodos e órgãos à distância
- Biópsia do linfonodo sentinela: indicada em tumores a partir de 0,8 mm de espessura ou com fatores de risco, determina se há disseminação inicial
- Exames laboratoriais: geralmente utilizados em casos avançados para analisar o funcionamento de órgãos e marcadores
O estadiamento correto é a chave para definir o melhor plano de tratamento cirúrgico e complementar.
Opções terapêuticas para o tratamento do melanoma
O tratamento é individualizado, considerando detalhes clínicos, localização e estágio. Entre todas as opções, a cirurgia ocupa papel central, especialmente nas fases iniciais. Explico a seguir os caminhos mais comuns que acompanhei na rotina oncológica.
Excisão cirúrgica da lesão primária
Este costuma ser o primeiro e principal tratamento. A excisão é feita com margens de segurança, que variam conforme a espessura tumoral:
- Melanoma “in situ”: margem de 0,5 a 1 cm
- Espessura até 1 mm: margem de 1 cm
- Espessura de 1-2 mm: margem de 1 a 2 cm
- Espessura acima de 2 mm: margem de 2 cm
A ressecção cirúrgica com margens é o principal tratamento nas fases iniciais e pode levar à cura completa.
Cirurgias para controle de sintomas e situações de urgência
Existem situações em que a doença se manifesta de forma avançada, com sangramento, obstrução, dor intensa ou perfurações. Nesses cenários, a cirurgia pode ser indicada como medida paliativa, com o objetivo de melhorar a qualidade de vida e permitir continuidade de outros tratamentos.
Às vezes, controlar sintomas é tão importante quanto buscar a cura.
Terapias complementares: imunoterapia e radioterapia
Com o avanço dos estudos, a abordagem cirúrgica passou a ser frequentemente complementada por outros tratamentos:
- Imunoterapia: os medicamentos estimulam o sistema imune a combater as células tumorais, e estão indicados especialmente nos estágios avançados ou recorrentes
- Terapias-alvo: direcionadas a alterações moleculares específicas no tumor
- Radioterapia: utilizada em casos com margens positivas, recidivas locorregionais ou metástases cerebrais, com intenção adjuvante ou paliativa
- Quimioterapia: utilizada com menor frequência atualmente devido às menores taxas de resposta em relação à imunoterapia
É importante destacar que a escolha do tratamento complementar depende do estadiamento, perfil molecular do tumor, saúde geral e preferências do paciente. Veja mais sobre diferentes modalidades em tratamentos oncológicos.
A combinação cirúrgica com terapias modernas transformou a expectativa de pacientes diagnosticados com melanoma.
Seguimento pós-operatório e acompanhamento contínuo
Depois da cirurgia e, quando necessário, de tratamentos complementares, costumo orientar o paciente sobre a importância do seguimento rigoroso. O objetivo é monitorar possíveis recidivas e identificar sinais precoces de retorno da doença. Pesquisas do INCA apontam que recidivas costumam surgir, em sua maioria, nos primeiros três anos após o tratamento inicial.
- Consultas periódicas com exame da pele e linfonodos
- Exames de imagem quando indicado pelo estágio inicial
- Autoexame regular da pele feito pelo próprio paciente em casa
- Reforço das medidas de proteção solar
Encorajo sempre a autovigilância, mas lembro que sintomas como aparecimento de novos nódulos, manchas, linfonodos aumentados ou alterações gerais – perda de peso inexplicada, cansaço persistente – merecem reavaliação imediata.
 Acompanhamento contínuo é sinônimo de segurança na jornada do paciente oncológico.
Acompanhamento contínuo é sinônimo de segurança na jornada do paciente oncológico.
É diferente em lesões acral e mucosas?
Apesar de menos comuns, os melanomas acral (sola dos pés, palmas das mãos e região subungueal) e mucosos (boca, trato geniturinário) são desafiadores. Apresentam diagnóstico muitas vezes tardio, já que surgem em regiões menos visíveis e podem simular doenças benignas. Essas variantes também tendem a ser biologicamente mais agressivas, exigindo abordagem cirúrgica ampla e vigilância intensa.
Estudo do INCA, com mais de 150 casos de melanoma acral, mostrou taxas de recorrência próximas a 28% em cinco anos, reforçando por que insisto tanto em exames detalhados também nas “áreas escondidas” do corpo.
Prevenção secundária: o papel da educação e campanhas públicas
Muito do sucesso no combate ao melanoma reside nas campanhas educativas e no acesso à informação de qualidade. Projetos de conscientização, como a campanha do “Dezembro Laranja”, têm papel notório em alertar para a detecção precoce do câncer de pele, ensinando a população sobre os riscos e incentivando o autoexame regular. Recomendo a leitura do conteúdo detalhado disponível sobre sinais, tipos e como se proteger.
Orientar familiares e amigos, multiplicar informação em comunidades e escolas e incentivar visitas regulares ao dermatologista são, na minha opinião, formas eficazes de mudarmos a realidade do diagnóstico tardio.